O planeamento do tratamento envolve uma equipa interdisciplinar de médicos e outros profissionais de saúde, que se reúnem numa reunião multidisciplinar para discutir o plano de tratamento para cada pessoa de acordo com as informações relevantes anteriormente referidas. Esta equipa interdisciplinar é formada por especialistas de diferentes áreas, nomeadamente patologistas, radiologistas, cirurgiões oncológicos, oncologistas médicos e gastroenterologistas.
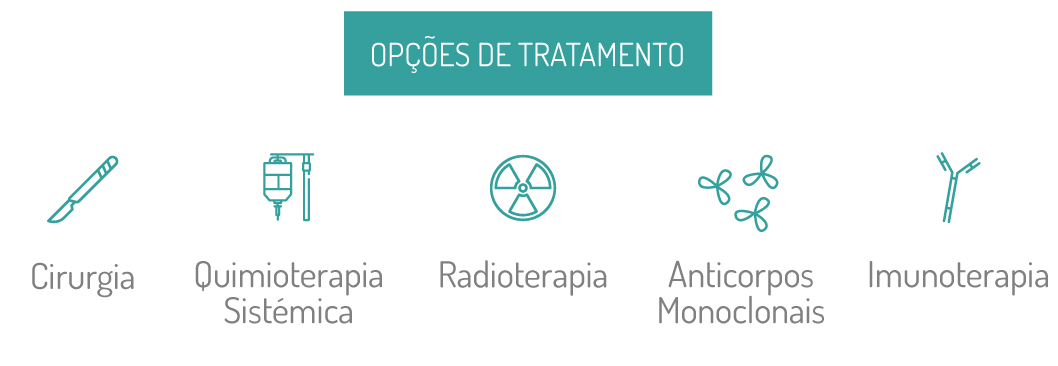
O tratamento habitualmente combina estratégias de intervenção que:
- Atuam localmente no cancro, como cirurgia ou radioterapia.
- Atuam nas células cancerígenas existentes em todo o corpo através de terapêutica sistémica, como a quimioterapia.
O tipo e extensão do tratamento dependerá do estadio do cancro, das características do tumor e dos possíveis riscos envolvidos.
Quando o tumor é considerado ressecável e a pessoa está suficientemente apta para o receber, a cirurgia é o tratamento preferencial. É o que acontece no caso do cancro localizado. Embora a cirurgia seja a opção preferencial nestes casos, como a cirurgia do esófago comporta riscos elevados nem todos os doentes a podem receber. O estadio, localização e tipo histopatológico do tumor (isto é, se se trata de um adenocarcinoma ou de carcinoma de células escamosas) e o estado geral da pessoa determinam fortemente a possibilidade de esta poder ser operada com sucesso. A disseminação do cancro para outros órgãos (designada doença extensa) normalmente exclui a possibilidade de realizar cirurgia.
Plano de tratamento para o cancro do esófago em estadio 0 a III
Nesta fase, o cancro está limitado ao esófago ou disseminou-se para estruturas adjacentes. Os gânglios linfáticos regionais podem ou não estar afetados. O cancro não se disseminou para outras partes do corpo.
Adenocarcinoma
O tumor é considerado operável
Cirurgia
A cirurgia é o tratamento recomendado neste estadio e consiste na remoção da porção do esófago que contém o tumor. Para além do esófago, são também removidos todos os gânglios linfáticos próximos e, na maioria dos casos, também uma parte do estômago.
Para os estadios localmente avançados (estadio III), o tratamento será discutido pela equipa multidisciplinar.
Dependendo da extensão e estadio do tumor, pode ser administrada quimioterapia antes e após a cirurgia ou uma combinação de quimioterapia e radioterapia antes da cirurgia. Esta estratégia de administração de uma terapêutica para além do tratamento principal (a cirurgia) é designada terapêutica adjuvante e visa reduzir o tamanho do tumor e eliminar as células cancerígenas que não serão removidos pela intervenção cirúrgica, melhorando assim os resultados da mesma.
Quimioterapia
A quimioterapia consiste na utilização de fármacos que visam matar as células tumorais ou limitar o seu crescimento. A maior parte dos fármacos de quimioterapia utilizados no tratamento do cancro do esófago são líquidos que são injetados lentamente na veia e entram na corrente sanguínea para chegar até aos locais do corpo onde se encontra o cancro. Como estes tratamentos afetam todo organismo, designam-se tratamentos sistémicos. A quimioterapia é administrada em ciclos de dias de tratamento alternados com dias de descanso, que permitem à pessoa recuperar antes do ciclo seguinte.
Quando a quimioterapia é administrada antes da cirurgia, o objetivo é reduzir o tamanho do tumor e tornar a sua remoção cirúrgica mais fácil. Esta estratégia é designada quimioterapia pré-operatória ou neoadjuvante. É benéfica em todos tipos de cancro do esófago, mas sobretudo no cancro do esófago do tipo adenocarcinoma.
Os doentes com adenocarcinoma localizado na parte inferior do esófago (perto do estômago) podem beneficiar de quimioterapia administrada antes e após a cirurgia. A quimioterapia assim administrada designa-se quimioterapia perioperatória. É atualmente recomendada para doentes com adenocarcinoma localmente avançado.
Radioterapia
A radioterapia combinada com quimioterapia administrada antes da cirurgia (quimiorradioterapia pré-operatória) é outra opção de tratamento. Contudo, ainda não se sabe exatamente que doentes beneficiam desta terapêutica intensiva.
A quimiorradioterapia é a combinação de quimioterapia e radioterapia administradas em simultâneo e segundo um esquema de administração específico. A quimioterapia consiste na utilização de fármacos que visam matar as células tumorais ou limitar o seu crescimento. A radioterapia consiste na utilização de radiação dirigida especificamente ao local onde se encontra o tumor para matar as células cancerígenas. Estudos recentes sugerem que a quimiorradioterapia seguida de cirurgia pode aumentar a sobrevivência dos doentes, especialmente daqueles com adenocarcinoma localmente avançado. No entanto, a utilização combinada de radioterapia e quimioterapia aumenta o risco de efeitos secundários e por esse motivo nem todos os doentes devem ser submetidos a quimiorradioterapia pré-operatória.
A quimioterapia e a quimiorradioterapia podem também ser administradas após a cirurgia, o que se designa por tratamento pós-operatório ou adjuvante. No entanto, o benefício deste tratamento ainda não é claro e os seus efeitos secundários podem ser difíceis de gerir. A única exceção em que a quimioterapia ou quimiorradioterapia pós-operatória mostra um benefício claro é em pessoas com adenocarcinoma da parte inferior do esófago após cirurgia limitada. Cirurgia limitada significa que apenas um número limitado de gânglios linfáticos foi removido durante a cirurgia juntamente com a parte afetada do esófago.
O tumor é considerado inoperável
Quando o tumor é considerado inoperável ou o doente não está suficientemente apto para ser operado, a combinação de quimioterapia e radioterapia (quimiorradioterapia) é preferencialmente utilizada, pois foi demonstrado que é mais eficaz do que a radioterapia isolada. Pode também ser considerada a utilização de quimioterapia isolada. A escolha do tratamento será discutida pela equipa multidisciplinar.
Dependendo da extensão do tumor, a quimiorradioterapia ou quimioterapia podem ser administradas com a intenção de curar o cancro ou de aliviar os sintomas.
Carcinoma de células escamosas
O tumor é considerado operável
Cirurgia
A cirurgia é o tratamento recomendado e consiste na remoção da parte do esófago que contém o tumor. O tipo de cirurgia dependerá da extensão do tumor.
Em tumores que invadiram a camada mais profunda da parede do esófago ou estruturas adjacentes, a administração de quimioterapia isolada ou uma combinação de quimioterapia e radioterapia (quimiorradioterapia) antes da cirurgia podem melhorar os resultados da mesma. Quando o tumor responde bem à quimioterapia ou à quimiorradioterapia, a cirurgia pode ser adiada ou tornar-se mesmo desnecessária. Estas opções de tratamento serão discutidas pela equipa multidisciplinar.
Após a cirurgia, poderá ser discutida a realização de uma série adicional de quimiorradioterapia se o tumor não tiver sido completamente removido.
A cirurgia é o tratamento de eleição para o cancro em estadio inicial em doentes com bom estado geral e aptos para a receber. Quando os gânglios linfáticos próximos estão afetados, a cirurgia continua a ser o melhor tratamento. No entanto, quando os gânglios linfáticos estão afetados, a hipótese de cura do cancro é menor. Por esse motivo, quando há suspeita de envolvimento de gânglios linfáticos no cancro em estadio inicial, a equipa multidisciplinar poderá ponderar a utilização de um tratamento combinado incluindo quimioterapia ou quimioterapia com radioterapia.
Terapêutica adjuvante
Uma terapêutica adjuvante é uma terapêutica que é administrada juntamente com o tratamento principal, que neste caso é a remoção do tumor por cirurgia.
A decisão de administrar quimioterapia e por vezes radioterapia antes da cirurgia depende da extensão e estadio do cancro.
A decisão de administrar quimioterapia combinada com radioterapia após a cirurgia depende de o tumor ter sido ou não completamente removido com a cirurgia.
A quimiorradioterapia é a administração combinada de quimioterapia e radioterapia ao mesmo tempo e segundo um esquema de administração específico. O efeito da quimiorradioterapia administrada antes da cirurgia ainda está a ser estudado e não está demonstrado para todos os doentes. Investigação recente sugere que a quimiorradioterapia seguida de cirurgia pode aumentar a sobrevivência dos doentes com carcinoma de células escamosas que se estende até à camada mais profunda da parede do esófago ou estruturas adjacentes. Infelizmente, a utilização tanto de radioterapia como de quimioterapia aumenta o risco de efeitos secundários. Por essa razão, ainda não é claro que doentes podem beneficiar de quimiorradioterapia pré-operatória.
Quando os médicos verificam que o tumor responde bem à quimiorradioterapia, podem decidir continuar com esse tratamento e adiar a cirurgia. O tumor responder ao tratamento significa que o seu tamanho foi reduzido devido ao mesmo. A resposta ao tratamento é avaliada pelo modo como o doente se sente, por uma endoscopia (com novas biópsias) e por técnicas de imagem, que podem ser um esofagograma, uma TAC ou uma PET. Se a resposta ao tratamento for boa, a dose de radiação pode ser aumentada. Os estudos demonstram que, ao fazer isto, a sobrevivência dos doentes é a mesma do que com cirurgia. No entanto, existe uma maior probabilidade de o cancro voltar a aparecer no seu local de origem no esófago.
Em alguns casos, não é necessária cirurgia. Nestes casos, o tratamento designa-se por quimiorradioterapia definitiva. Esta estratégia é particularmente recomendada em doentes com tumores na parte superior (cervical) do esófago, dado que estes tumores são difíceis de remover por cirurgia.
O tumor é considerado inoperável
Em doentes que não estão suficientemente aptos ou não querem fazer cirurgia, a quimiorradioterapia é mais eficaz do que a radioterapia isolada. No entanto, o tratamento será sempre discutido pela equipa multidisciplinar. Dependendo da extensão do tumor, a quimiorradioterapia pode ser administrada com a intenção de curar o cancro, de aliviar os sintomas ou ambos.
Plano de tratamento para o cancro do esófago metastático (estadio IV)
Neste estadio, o cancro (seja do tipo adenocarcinoma ou carcinoma de células escamosas) disseminou-se para outros partes do corpo, como os pulmões ou o fígado, independentemente da sua invasão local e da afetação dos gânglios linfáticos.
Os doentes com cancro do esófago metastático podem ter diferentes opções de tratamento para aliviar os sintomas. A escolha dependerá da situação específica de cada doente.
Tratamento Local
A braquiterapia é um tipo de radioterapia em que é colocado material radioativo diretamente no tumor ou perto dele. Devido à localização próxima do tumor e à curta distância que a radiação tem de percorrer, podem ser administradas doses mais elevadas de radiação do que na radioterapia externa, que utiliza radiação proveniente do exterior do corpo e dirigida para a área do tumor. Esta estratégia pode aliviar o desconforto e as dificuldades em engolir dos doentes com cancro do esófago metastático. Está demonstrado que tem um efeito mais favorável a longo prazo e menos efeitos secundários indesejáveis do que a colocação de um stent. Um stent é um tubo metálico que é colocado dentro do esófago para impedir que este seja bloqueado pelo tumor à medida que ele cresce e permitir a passagem de alimentos através do mesmo. Os efeitos secundários da braquiterapia são dor de garganta temporária e enjoos. Com um stent, existe o risco de o tumor poder crescer numa das suas extremidades ao fim de algum tempo e bloquear novamente o esófago.
Terapêutica sistémica
Uma terapêutica sistémica é uma terapêutica que atua sobre as células cancerígenas existentes em qualquer parte do corpo. A quimioterapia é o principal tipo de terapêutica sistémica. Este tipo de tratamento contrasta com a terapêutica local, como a cirurgia e radioterapia, que atua sobre as células cancerígenas numa área definida.
A quimioterapia pode ajudar a reduzir os sintomas e deve ser considerada particularmente para doentes com bom estado e saúde geral.
Os doentes com adenocarcinoma da parte inferior do esófago devem ser analisados para o estado do HER2. Quando existem demasiadas cópias do gene HER2 ou demasiada proteína HER2, diz-se que a pessoa tem um cancro HER2-positivo. Estes cancros podem beneficiar da associação à quimioterapia de um fármaco dirigido especificamente à proteína HER2. Este tipo de tratamento dirigido a moléculas específicas do cancro designa-se terapêutica dirigida.
Também pode ouvir a explicação da Dra. Alina Rosinha em relação às principais diferenças entre a quimioterapia e imunoterapia aqui.
Ensaios Clínicos
Em algumas situações, o médico pode propor a entrada da pessoa num ensaio clínico como alternativa a receber um dos tratamentos já existentes.
Nos ensaios clínicos, é testada a eficácia e segurança de novos tratamentos que ainda não estão disponíveis na prática clínica para todos os doentes. No entanto, para entrar num ensaio clínico a pessoa tem que cumprir as condições de entrada no estudo.
Existem vantagens e desvantagens em entrar num ensaio clínico de um novo medicamento. As vantagens são o acesso a tratamentos inovadores para o cancro, o acompanhamento próximo por especialistas, a possibilidade de receber um tratamento que poderá ser benéfico especificamente para o tipo de cancro da pessoa e a possibilidade de contribuir para o desenvolvimento de investigação que poderá ajudar muitos outros doentes no futuro. Como desvantagens, deve ser considerada a possível ocorrência de efeitos secundários do tratamento, o aumento do número de idas ao hospital e a carga burocrática associada à participação no estudo.
Para entrar num ensaio clínico, a pessoa terá que assinar um termo designado consentimento informado, onde declara que tomou conhecimento do estudo e dos seus riscos e benefícios.